排尿障害
排尿(困難)症状
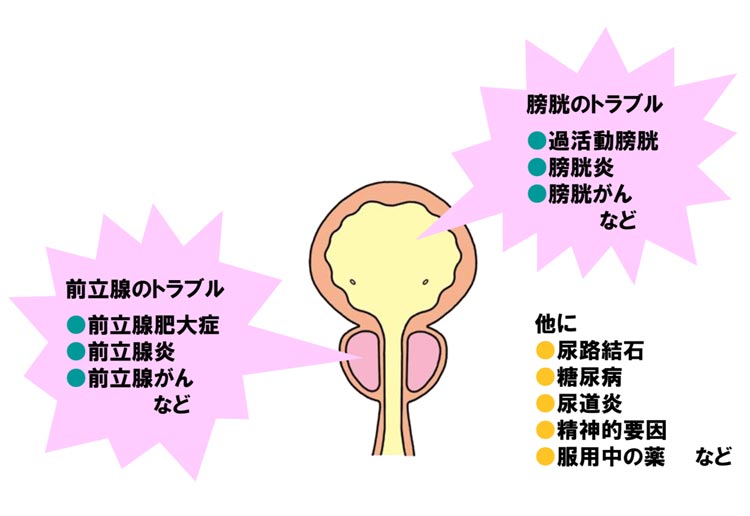
排尿に関わる症状は、排尿症状、蓄尿(ちくにょう)症状、排尿後症状に分けられます。排尿症状は、尿を出すことに問題がある症状で、「尿が出にくい」、「尿の勢いが弱い」、「尿をするのにお腹に力をいれる」などです。蓄尿症状は、尿を溜めることに問題がある症状で、「尿が近い」、「夜間排尿のために起きる」、「尿がもれる」などです。また、排尿後症状とは、排尿した後の症状で、「残尿感:排尿後にまだ膀胱に尿が残った感じ」、「排尿後尿滴下:排尿後下着をつけてから、尿が少しもれてくる」といったものです。多くの方が、様々な排尿の問題を抱えていますが、通常はこれらの症状が複合してみられることが多いです。
排尿症状をきたす原因
「尿が出にくい・尿の勢いが弱い・尿をするのにお腹に力を入れる」などの排尿症状は、膀胱から尿道出口への尿の通過が妨げられる場合(通過障害)、あるいは膀胱がうまく収縮できない(膀胱収縮障害)場合に起こります。通過障害で最も頻度の高いものは男性における前立腺肥大症で、膀胱収縮障害は男女とも神経因性膀胱で起こります。また、膀胱収縮障害は、メタボリック症候群に伴う膀胱の血流障害や加齢による膀胱の老化現象としてみられることもあります。
前立腺肥大症
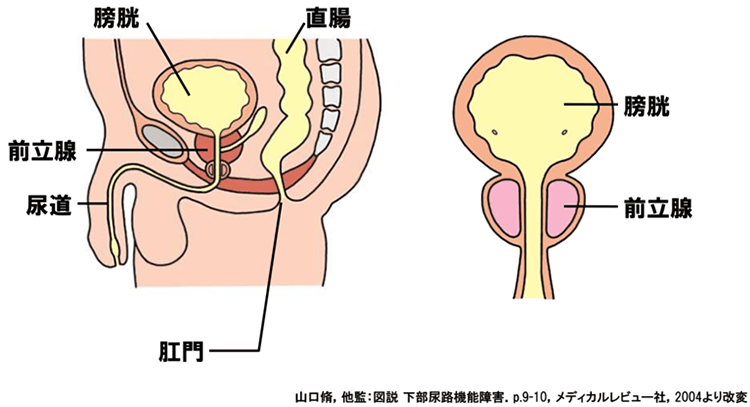
前立腺は膀胱の出口で尿道を取り囲む臓器で、精液の一部を産生します。前立腺が肥大すると尿道を圧迫して、尿の通過障害をきたし、排尿症状を引き起こすとともに、頻尿、夜間頻尿、残尿感などの蓄尿症状や、排尿後症状も起こします。前立腺肥大症は加齢とともに有病率(ゆうびょうりつ)が増加し、70歳代では10人に1人以上が前立腺肥大症と診断されます。
参考:前立腺肥大症
膀胱収縮障害をきたす神経因性膀胱
神経因性膀胱とは、神経の疾患により膀胱の運動をコントロールする神経が障害を受けるために、膀胱の働きが障害される状態をいいます。膀胱収縮障害をきたす原因疾患としては、糖尿病による末梢神経障害(膀胱の神経も含む)、腰部椎間板ヘルニアや脊柱管狭窄(せきちゅうかんきょうさく)症による膀胱への神経の圧迫、子宮がん・直腸がん手術における膀胱への神経の損傷などがあります。膀胱の収縮が障害されるために、うまく尿を出せず、排尿症状を中心として様々な症状を引き起こします。
対処
以上のように、排尿(困難)症状は、男女ともに起こり、原因としては様々なものがあります。症状から原因を知ることは難しいので、生活に支障がある、困るような症状がある場合には当クリニックに受診して頂ければ、原因を明らかにして、薬物治療を含む治療法の説明を受けるとともに生活の注意点も指導します。また、最近は前立腺がんの罹患率が急速に増えています。
当クリニックでは男性で排尿困難のある場合には、前立腺がんのチェック(血液検査で前立腺特異抗原:PSAの測定を行う)も受けることをお勧めしています
PSAが高い場合
PSAは「前立腺特異抗原、prostate-specific antigen」の略語で、前立腺の上皮細胞から分泌されるタンパクです。多くは精液中に分泌されますが、ごく微量が血液中に取り込まれます。検診などの血液検査で、しばしば今回のように「PSAが高い」と指摘されることがあります。近年、健康診断、人間ドック、PSAをチェックする機会が増えています。
一般的には基準値を超える場合、すなわち4ng/mL以上になった場合に「PSAが高い」と言われます。
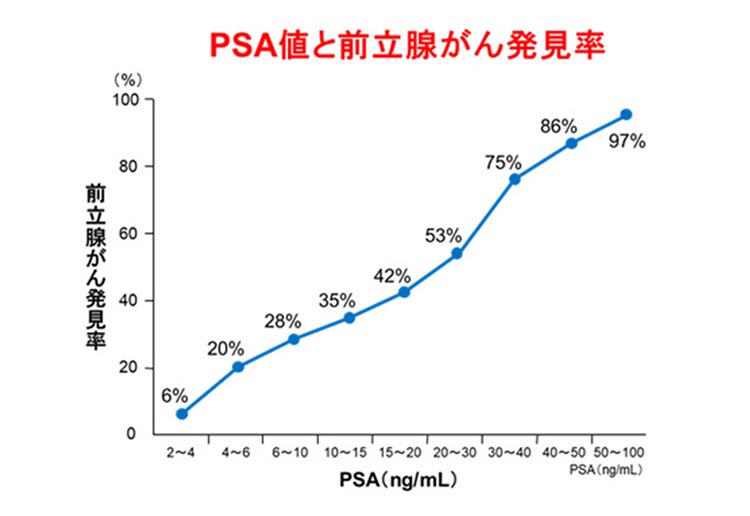
さて、「PSAが高いと言われた」場合にはどのようにしたらよいでしょう。前述したように、PSAが高くなる疾患には前立腺肥大症や炎症など、前立腺癌以外の可能性もあります。4ng/mLをはるかに超えていても癌ではないこともある反面、4ng/mL以下でも癌のこともあります。PSAが高い場合に考えられる疾患は①前立腺癌、②前立腺肥大症、③前立腺炎、などがあります。この中で、もっとも重要な疾患が前立腺癌です。
図に示すようにPSAの値が高くなるに従って、前立腺の組織を針で採取して病理所見を確認する前立腺生検によって前立腺癌が発見される確率が高くなります。つまり重要なことは、PSAは高いほど前立腺癌の可能性は高くなりますが、前立腺癌だけの理由で高くなるのではないということです。前立腺肥大症や炎症で上昇している場合もあり、専門医の判断が必要となりますので泌尿器科を受診することをお勧めします。
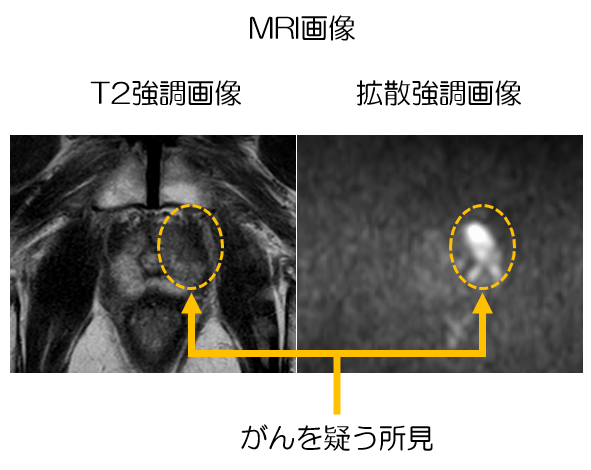
PSA検査とMRIの併用
MRI検査は近年広く用いられるようになってきた画像検査です。前立腺がんの存在診断の予測に極めて有用な検査です。MRIの結果だけではがんの確定診断はつきませんが、組織検査をおこなった方がよいかどうか判断する材料となります。
血尿
顕微鏡的血尿
健診や病院での尿検査で、「おしっこに血が混じってます」とか「尿潜血陽性です」とかいわれることがあると思います。尿に血が混じる、いわゆる血尿は、尿を作る腎臓や尿の通り道の重要な病気のサインです。血尿が発見される頻度は年齢とともに増え、男性に比較して女性に多く見られます、目でみて尿の色の変化はわからないものの、尿検査にて血が混じっている状態を顕微鏡的血尿といいます。顕微鏡的血尿でも、がんなどの重要な病気の危険信号の場合がありますので注意が必要です。健診やかかりつけの病院で血尿を指摘されたら、泌尿器科を受診してください。
肉眼的血尿
おしっこが赤いなど、尿に血が混じることを目でみて判断できる肉眼的血尿はさらに重要な病気のサインです。たとえば膀胱癌の85%は肉眼的血尿を契機として発見さます。また腎癌でも、最近は検診や人間ドックなどで偶然に発見される症例が増えてきたものの、血尿を契機に見つかることも少なくはありません。いっぽう泌尿器科では尿検査のほかにまずは超音波検査を行います。超音波検査は簡単に行え、また痛みもなく、がんや尿路結石の有無などさまざまな情報が得られる有用な検査です。
もし、なんらかの疾患が疑われた場合には、さらにCTやMRI、採血、膀胱鏡などいろいろな検査を行っていきます。特に肉眼的血尿は重要な病気のサインです。喫煙者で肉眼的血尿がある場合には、膀胱癌などの疑いがありますので、尿のなかに癌細胞が混じってないか尿細胞診という検査を行います。
また、膀胱鏡を用いて膀胱の中を観察したりします。いずれの病気にしても、はやくみつかれば、それだけ体に負担のすくない治療が可能になります。おしっこをしていて、あれ!と思ったら、まずは泌尿器科を受診してください。
参考:肉眼的血尿
排尿時の痛み(尿路感染)
排尿時に痛みを起こす最も一般的な病気は急性膀胱炎です。急性膀胱炎は、女性に多く、頻尿(おしっこが近い)、血尿(おしっこに血が混じる)、排尿時の痛みが特徴的な症状です。多くは排尿の終わりごろに尿道に不快な痛みを感じます(排尿終末時痛)。特に問題となる基礎疾患がなくても、尿道から細菌が膀胱へ侵入することによって起こり、尿検査により炎症細胞(白血球)や細菌が認められますが、抗生剤治療で数日以内に完治することがほとんどです。高熱や倦怠感などの全身症状、背部痛などを伴う場合には腎盂腎炎を併発している可能性もあり、重症化するリスクもありますので、すみやかに医療機関を受診することが必要です。
尿が近い、尿の回数が多い
頻尿(ひんにょう)とは
「尿が近い、尿の回数が多い」という症状を頻尿といいます。一般的には、朝起きてから就寝までの排尿回数が8回以上の場合を頻尿といいます。しかし、1日の排尿回数は人によって様々ですので、一概に1日に何回以上の排尿回数が異常とはいえず、8回以下の排尿回数でも自分自身で排尿回数が多いと感じる場合には頻尿といえます。
頻尿の原因
頻尿の原因は様々ですが、過活動膀胱、残尿(排尿後にも膀胱の中に尿が残ること)、多尿(尿量が多いこと)、尿路感染・炎症、腫瘍、心因性に分けることができます。
過活動膀胱
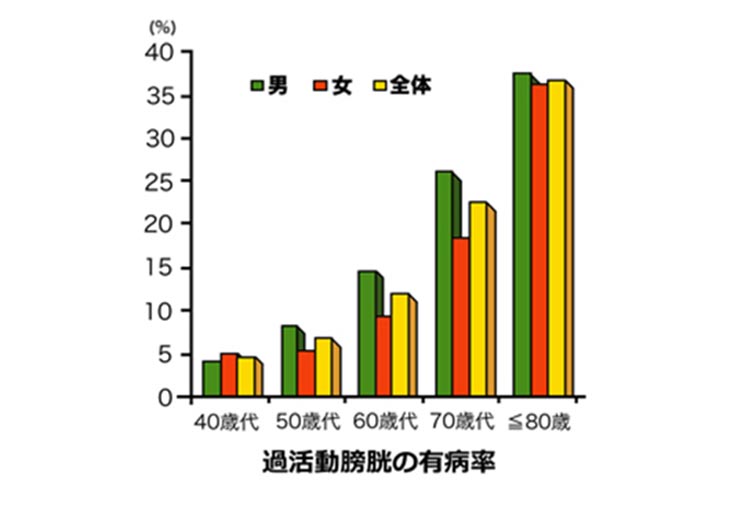
膀胱に尿が十分に溜まっていないのに、膀胱が自分の意思とは関係なく勝手に収縮するという病気で、急に尿がしたくなって我慢ができず(尿意切迫感)、トイレに何回も行くようになります。過活動膀胱は日本で1000万人以上の男女が罹患する頻度の多い病気です。脳卒中、パーキンソン病などの脳や脊髄の病気のために、膀胱のコントロールが効かなくなる、前立腺肥大症による排尿障害のために膀胱が過敏になる、などの原因で発生しますが、加齢による老化現象として起こったり、原因が不明(明らかな基礎疾患がない)であったりすることも少なくありません。また、尿が間に合わずにもれてしまうこともあります(切迫性尿失禁)。1回の排尿量は少なく、何回もトイレに行くようになります。
参考:過活動膀胱
参考:過活動膀胱における超音波検査の意義
残尿量の増加
残尿とは、排尿後も膀胱内に尿が残る状態をいいます。前立腺肥大症などによる排尿障害(尿排出障害)が進行すると残尿が発生します。また、糖尿病、腰部椎間板ヘルニア、子宮がん・直腸がんの手術などで、膀胱を収縮させる神経が障害されると、膀胱がうまく収縮できなくなって排尿障害(尿排出障害)を引き起こし残尿が発生します。膀胱内に残尿があると、結果的に尿を溜められる膀胱のスペースが減少するために、1回の排尿量は少なく、何回もトイレに行くようになります。
多尿
膀胱炎や前立腺炎などの尿路感染が起こると、膀胱の知覚神経が刺激されて頻尿になります。間質性膀胱炎は原因不明で、膀胱に慢性の炎症を起こす病気ですが、長期間続く頻尿、膀胱充満時の下腹痛が特徴的です。
尿路感染・炎症
膀胱炎や前立腺炎などの尿路感染が起こると、膀胱の知覚神経が刺激されて頻尿になります。間質性膀胱炎は原因不明で、膀胱に慢性の炎症を起こす病気ですが、長期間続く頻尿、膀胱充満時の下腹痛が特徴的です。
腫瘍
膀胱がんの重要な症状は血尿ですが、まれに膀胱がんによる膀胱刺激症状として頻尿がみられることがあります。
心因性
心因性の頻尿は、膀胱・尿道の病気もなく、また尿量も問題ないにも関わらず、トイレのことが気になって何回もトイレに行ってしまう状態です。心因性なので、夜寝てしまえば排尿のことを気にすることはないので、通常夜間の頻尿はないことが多く、また朝起床時の排尿量は正常です。
頻尿に対する対処の方法
尿が近いといっても、原因は多彩で、また病気に関係することもあります。頻尿が気になる際には、排尿日誌を付けてみることをお勧めします。排尿日誌では、トイレに行った時間と排尿の量、水分を摂った時間と量などを3日ほど記載していただきます。もし、明らかに水分を多く摂取しているようであれば水分摂取の調節により改善しますが、病気に関わるような場合は原因を明らかにして、その原因に応じた適切な治療や対処をする必要がありますので当クリニックにご相談ください。
尿が漏れる・尿失禁がある
尿失禁とは
尿失禁とは自分の意思とは関係なく尿が漏れてしまうことと定義づけられています。40歳以上の女性の4割以上が経験しており、実際に悩んでおられる方は実は大変に多いのですが、恥ずかしいので我慢している方がほとんどです。尿失禁の状態や原因に応じてきちんとした治療法がありますので、一度当クリニックにご相談ください。
尿失禁の種類について
尿失禁といっても様々な症状があり、大きく別けると、次の4つに分類されます。
(1)腹圧性尿失禁
(2)切迫性尿失禁
(3)溢流性(いつりゅうせい)尿失禁
(4)機能性尿失禁
(1)腹圧性尿失禁
重い荷物を持ち上げた時、咳やくしゃみをした時など、お腹に力が入った時に尿が漏れてしまうのが腹圧性尿失禁です。女性の尿失禁の中で最も多く、週1回以上経験している女性は500万人以上といわれています。これは骨盤底筋群という尿道括約筋を含む骨盤底の筋肉が緩むために起こり、加齢や出産を契機に出現したりします。荷重労働や排便時の強いいきみ、喘息なども骨盤底筋を傷める原因になるといわれています。
(2)切迫性尿失禁
急に尿がしたくなり(尿意切迫感)、我慢できずに漏れてしまうのが切迫性尿失禁です。トイレが近くなったり、トイレにかけ込むようなことが起きたりしますので、外出中や乗り物に乗っている時など大変に困ります。本来は脳からの指令で排尿はコントロールされていますが、脳血管障害などによりそのコントロールがうまくいかなくなった時など原因が明らかなこともあります。しかし多くの場合、特に原因がないのに膀胱が勝手に収縮してしまい、尿意切迫感や切迫性尿失禁をきたしてしまいます。男性では前立腺肥大症、女性では膀胱瘤や子宮脱などの骨盤臓器脱も切迫性尿失禁の原因になります。
(3)溢流性(いつりゅうせい)尿失禁
自分で尿を出したいのに出せない、でも尿が少しずつ漏れ出てしまうのが溢流性尿失禁です。この溢流性尿失禁では、尿が出にくくなる排尿障害が必ず前提にあります。排尿障害を起こす代表的な疾患に、前立腺肥大症がありますので、溢流性尿失禁は男性に多くみられます。ほかに、直腸癌や子宮癌の手術後などに膀胱周囲の神経の機能が低下してしまっている場合にもみられます。
(4)機能性尿失禁
排尿機能は正常にもかかわらず、身体運動機能の低下や認知症が原因でおこる尿失禁です。たとえば、歩行障害のためにトイレまで間に合わない、あるいは認知症のためにトイレで排尿できない、といったケースです。この尿失禁の治療は、介護や生活環境の見直しを含めて、取り組んでいく必要があります。
尿失禁の検査について
まず問診と診察をおこないます。排尿日誌を数日間つけてもらうことで排尿状態や尿失禁の程度がわかります。ほとんどの場合、検尿とエコーによる残尿量測定といった身体に負担のない検査で診断がつきます。必要に応じて、内診台での診察、チェーン膀胱尿道造影検査、尿波形、膀胱鏡検査などの詳しい検査を行うこともあります。
尿失禁の検査
尿検査
尿の成分を調べ、尿路感染症 血尿の有無などを調べます。
内診台での診察
わざと咳をしたり力んだりしていただき、尿道の動きや尿の漏れ具合のほか、骨盤臓器脱の有無を確認します。
尿波形検査
自然な使用感と簡単操作の尿流量測定装置(TOTO社フロースカイ)は、いつものように排尿するだけで尿流率と尿量を測定できます。これは、尿の勢い・1回排尿量・排尿時間などを測定します。また、この検査の後に残尿を測定することにより、より多くの情報が得られます。
膀胱鏡検査
尿道や膀胱の中を内視鏡で観察する検査です。
下記の検査は当クリニックで施行しておりませんが病態の評価には有効な検査です
チェーン膀胱造影検査
膀胱にチェーンのついたカテーテルを挿入し、造影剤を注入します。膀胱頚部の開大具合や後部膀胱尿道角を測定します。腹圧性尿失禁の診断に必要です。
padテスト
水分摂取後に、60分間決められた動作や運動を行います。検査前後のパッド重量を計測し、尿失禁の重症度を判定します。腹圧性尿失禁の診断に必要です。
尿失禁の治療について
軽い「腹圧性尿失禁」の場合は、骨盤底筋訓練で尿道のまわりにある外尿道括約筋や骨盤底筋群を強くすることで、改善が期待できます。また、肥満の方や最近急に太った方では、減量が有効なことがあります。骨盤底筋訓練などの保存的療法では改善しない場合、または不満足な場合は手術の適応となります。ポリプロピレンメッシュのテープを尿道の下に通してぐらつく尿道を支える「TVT手術」または「TOT手術」は、体への負担が少なく、長期成績も優れています。手術療法が必要と判断した場合には適切な医療機関へ御紹介させて頂きます
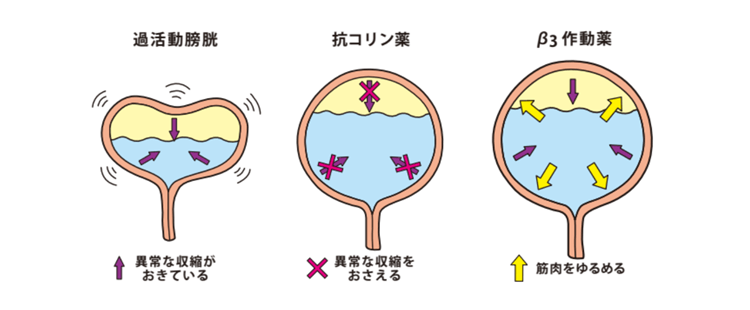
「切迫性尿失禁」の治療には、抗コリン薬やβ3(ベータスリー)受容体作動薬などの薬物療法が有効です。飲水コントロール、骨盤底筋訓練、尿意があっても少しがまんする膀胱訓練などの行動療法を併用します。
このように尿失禁の種類や程度により、治療法は様々です。尿失禁は生命に直接影響するわけではありませんが、いわゆる生活の質を低下させてしまう病気です。困ったなと思ったら恥ずかしがったり、年齢的なこととあきらめたりせずに、どうぞ当クリニックにご相談下さい。
夜間、何度も排尿で起きる
夜間排尿とは
夜間、排尿のために1回以上起きなければならない症状を夜間排尿といいます。加齢とともに頻度が高くなります。夜間頻尿は、日常生活に支障をきたす症状です。
夜間頻尿の原因
夜間頻尿の原因は、大きく分けて(1)多尿・夜間多尿、(2)膀胱容量の減少、(3)睡眠障害に分けられます。これらの3つの原因によって治療法が異なるので夜間頻尿の原因をまずはっきりさせることがとても重要です。
(1)多尿・夜間多尿
尿量が多いため夜間頻尿がおきることがあります。特に内科の病気が隠れている場合は、その病気に対する治療が優先されるため、注意が必要です。
1.多尿による夜間頻尿
1日24時間の尿量が多くなるために、夜間トイレに何度も起きるものです。1日の尿量が40ml/kg(体重)を超える場合(例えば60kgの体重の人は40ml/kg x 60kg =2,400ml)がこれに当たります。水分の過剰摂取、尿量を増加させる薬剤を内服しているため、糖尿病などの内科の病気によるものがあります。
2.夜間多尿
夜間のみ尿量が多くなり、夜間トイレに何度も起きるものです。一つの目安として、65歳以上の方では、24時間の尿量に対する夜間尿量の割合が33%を超える場合は、夜間頻尿と考えられます。寝る前の水分の過剰摂取、薬剤性のもの、ホルモンバランスの乱れ、高血圧や心不全、腎機能障害などの内科の病気によるもの、睡眠時無呼吸症候群(睡眠時に呼吸が一時的に止まる病気で、いびきをかく人によくみられます)があります。
(2)膀胱容量の減少
膀胱容量の減少は、少量の尿しか膀胱に貯められなくなるもので、膀胱が過敏になるために起こります。一般的には、昼にも頻尿になることが多いです。
1.過活動膀胱
膀胱に尿が少量しか溜まっていないのにも関わらず尿意を感じてしまったり、膀胱が勝手に収縮してしまう病気で、トイレに急いで駆け込む症状(尿意切迫感)があるものです。脳卒中、パーキンソン病などの脳や脊髄(せきずい)の病気で引き起こされる場合もあります。
2.前立腺肥大症
男性特有の疾患で、前立腺が大きくなることで排尿がしにくくなり、結果として膀胱が過敏になることがあります。
3.その他
間質性膀胱炎や骨盤臓器脱などで夜間頻尿になることがあります。
(3)睡眠障害
眠りが浅くてすぐ目が覚めてしまうために、目が覚めるごとに気になってトイレに行くものです。
診断(自分でできるチェック)
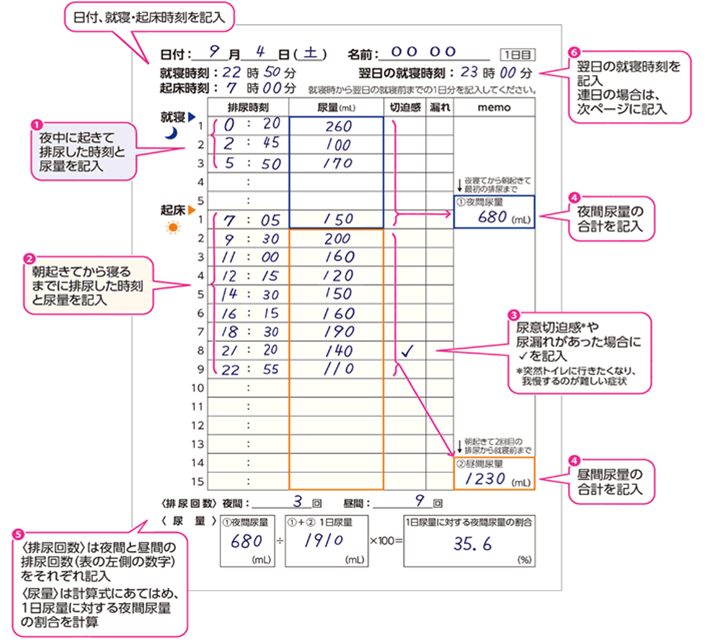
以上のように、夜間頻尿の原因は様々ですので、適切な対処をするためには原因を明らかにすることが必要です。夜間の排尿の際に、毎回十分な尿量を排尿する場合(おおよその目安として200-300ml)は多尿もしくは夜間多尿による夜間頻尿、十分な尿量を排尿しない場合(おおよその目安として100ml以下)は膀胱容量の減少による夜間頻尿と考えられます。
排尿習慣を知るために、排尿日誌を用いて、ご自身でも正確にチェックすることが可能です。朝起きてから翌日の朝まで、排尿した時刻とメモリ付コップなどで測定した排尿量を日記のように記録するものです。1回の排尿量(膀胱に溜めることができる膀胱容量)と排尿回数を知ることで原因を知ることができます。
治療
(1)多尿・夜間多尿
糖尿病、高血圧、心疾患、腎機能障害、睡眠時無呼吸症候群などの病気が原因となっている夜間多尿の場合は、基礎疾患の治療が重要です。また、水分を摂ると血液がサラサラになり、脳梗塞や心筋梗塞が予防できると信じて寝前や夜間にたくさんの水分をとる方がいますが、科学的根拠はなく、水分の摂りすぎで頻尿になっている場合は、むしろ水分を控えることが必要です。最近では夜間の尿量を抑える薬(デスモプレシン)が使われるようになりました。
(2)膀胱容量の減少
過活動膀胱では、抗コリン薬、β3作動薬を、前立腺肥大症では、α1遮断薬、PDE5阻害薬、5α還元酵素阻害薬を症状に合わせて服用します。間質性膀胱炎や骨盤臓器脱は、手術を含めたもともとの病気の治療が必要となります。
(3)睡眠障害
睡眠障害による夜間頻尿には、睡眠薬の内服も有効ですが、よく眠れるような環境の整備や生活リズムの改善も重要です。
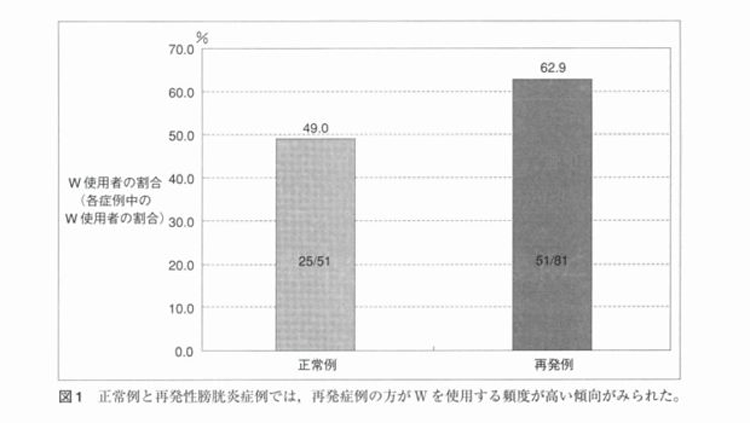
トリビア:ウォシュレットと膀胱炎
温水洗浄便座症候群(ウォシュレット症候群)とは?
温水洗浄便座(ウォシュレット、シャワートイレ)は、肛門の便を温水で洗い流す機能をもった便座のことで、一般家庭での普及率は80%以上と言われています。
ウォシュレット使用と膀胱炎に関する研究結果
「再発性膀胱炎と温水洗浄便座の使用法との関連についての検討」という研究論文では、ウォシュレットの不適切な使用が再発性膀胱炎の原因の一つではないかと考え、排尿後にウォシュレットで尿道口を洗浄しているか・いないかのアンケート調査・分析がなされています。
引用元:公平昭男『再発性膀胱炎と温水洗浄便座の使用法との関連についての検討』泌尿器外科 22 (9) 1217-1222, 2009.
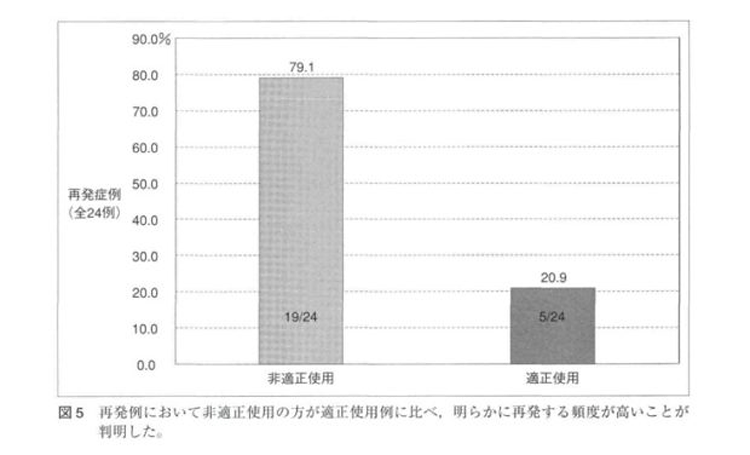
「排便後にトイレットペーパーを使わないでウォシュレットを使用し、さらに排尿後にもウォシュレットを使用していること」を非適正使用、「排便後にトイレットペーパーを使ってさらにウォシュレットでお尻を綺麗にし、排尿後はウォシュレットを使用しないこと」を適正使用と定義しています。
引用元:公平昭男『再発性膀胱炎と温水洗浄便座の使用法との関連についての検討』泌尿器外科 22 (9) 1217-1222, 2009.
ウォシュレットは適切に使用しましょう
便には腸内細菌や悪臭の原因であるインドール、スカトールという化学物質が含まれており、便が皮膚に残っていると炎症を起こすことがあります。そのため、便を温水で洗い流し、肛門を清潔にしておくことは衛生的に大事なことです。しかし、「便の成分を完全に洗い流したい」「肛門の臭いを完全に消したい」「無菌にしたい」など、清潔観念がエスカレートするとウォシュレットの不適切な使用につながりかねません。
排便刺激のための使用
腸内洗浄のための使用
膣洗浄のためのビデ使用
こういった使い方を避けるためには、便秘などに悩まないよう普段からの生活を整えることが大切です。規則正しい生活、食物繊維を含むバランスの取れた食生活、適切な水分摂取を心がけ、乳酸菌などの腸内環境を整える食事内容を心がけましょう。
男性感染症
急性前立腺炎
男性で排尿時の痛みを起こす病気には、前立腺炎や尿道炎があります。前立腺炎は尿道から侵入した細菌によって起こる細菌性前立腺炎と非細菌性前立腺炎があり、いずれも排尿時の痛み以外に、頻尿、会陰部(陰嚢と肛門の間の部位)や下腹部の不快感や痛みなど多彩な症状があります。細菌性前立腺炎は、当初は急性の経過をとり、発熱や倦怠感などの全身症状を伴うこともあります。
非細菌性前立腺炎
非細菌性前立腺炎の原因は明らかではありませんが、前立腺に慢性の炎症が起こる病気で、長時間におよぶデスクワーク、乗り物移動、運転などで、前立腺が振動や接触などの刺激を受けることが関連することもあります。なかなか治りにくい病気で、ストレスや運動不足で症状が悪化したり、再発したりします。
尿道炎症(主に性感染症等)
尿道炎では、排尿時痛は細菌感染や尿道の粘膜に傷がついたことが原因で起こります。尿の出始めに痛む場合は、クラミジア性尿道炎、淋菌性尿道炎などの性感染症が原因であることが多いので注意が必要です。いずれも排尿時に焼けつくような痛みやかゆみ、不快感、尿道から黄色や白色の膿が出て尿が濁る、尿の出口が赤く腫れる、頻尿などの症状が現れることが多いですが、中には自覚症状のない場合もあります。特に女性は症状が軽い傾向にあり、気づかないうちに感染が広がるケースも少なくありません。尿道炎は放置すると尿道狭窄となることが多く、排尿に支障をきたすようになるため、一度泌尿器科へご相談ください。
ED
勃起はなぜ起きる?
勃起は性的興奮が高まった時に起こります。性的興奮により、勃起に関係する神経から特殊な物質が放出され、陰茎海綿体に信号を送ります。このことにより、陰茎海綿体に動脈血が多く流れ込み、血液が充満していくことにより勃起が起きるのです。勃起が完成すると、陰茎内に充満した血液が陰茎の外に流れ出ないようなシステムが働き、いわゆる良好な勃起が維持されるのです。
勃起障害の原因は?
勃起障害は英語でErectile Dysfunctionといいますが、その頭文字をとってEDと呼びます。EDという言葉も日本でポピュラーになってきました。EDは種々の原因で起こります。覚えておいていただきたいことは、EDは局所だけの疾患ではなく、全身疾患の一つとしてとらえなければならないということです。主な原因としては、加齢、糖尿病、肥満と運動不足、心血管疾患および高血圧、喫煙、テストステロン低下、慢性腎臓病と下部尿路症状、神経疾患、外傷および手術、心理的および精神疾患的要素、睡眠時無呼吸症候群などがあります。また服用中の薬剤による副作用が原因でEDとなる場合もあります。
この原因を見ていただくとお分かりのように、単に「年のせい」だけなく、メタボリック症候群のような生活習慣病もEDの大きな原因なのです。そして、多くの心血管疾患(心筋梗塞、狭心症など)の患者様が、その発症前にEDを自覚しています。高血圧で41.6%、糖尿病で42%、高脂血症で20%の患者様がEDであったというデータもあります。つまり、EDになったら他の全身疾患が進行しつつあるかもしれないということなのです。たかが、EDと侮ってはいけません。
10年後の健康を見据えて泌尿器科を受診してみませんか?
勃起障害の治療
EDを自覚したら泌尿器科を受診してください。全身疾患の前触れかもしれません。高血圧や糖尿病が見つかるかもしれません。そのような病気があれば、その治療も行い、そしてEDの治療も積極的に受けてください。ED治療薬は勃起を良くするだけではなく、全身の血管の働きも良くする作用も認められています。現在3種類のED治療薬が使用できます。インターネットなどで販売されている薬は偽物が多く、有害な物質が含まれている可能性があるので、決して手を出さないようにしてください。本物(正規)のED治療薬は医師の処方箋が必要なので、ためらうことなく泌尿器科を受診してください。EDの治療の目的は「満足のいく性的関係を回復すること」です。ED治療は決して恥ずかしいことではなく、むしろ良いカップルライフを送る上で大変重要なことです。
どうぞ、お気軽に当クリニックへご相談してください。